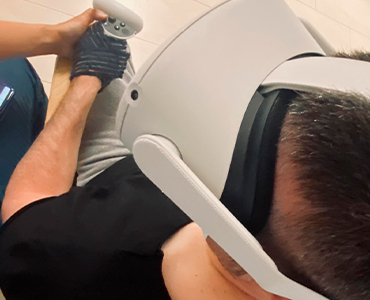
NEURORREHABILITACIÓN DE LA MANO CON FESIA GRASP
Recientemente hemos Incorporamos el dispositivo de Neurorrehabilitación FESIA GRASP, en las terapias de Fisioterapia y Terapia Ocupacional en el centro CRECEN. El Fesia Grasp es un dispositivo para la Neurorrehabilitación de la mano, basado en evidencia científica, para personas que han sufrido un daño cerebral (por un Ictus, tumor cerebral, traumatismo craneal, esclerosis múltiple… y […]