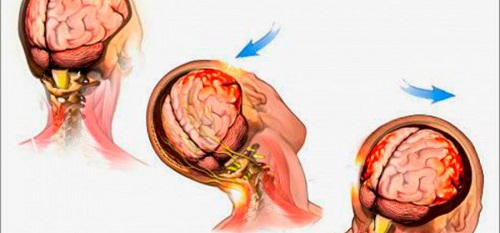
SE PUEDE CONDUCIR DESPUÉS DE UN ICTUS?
Después de un ictus pueden surgir, entre otras, secuelas físicas, motoras y sensitivas que pueden impedir una conducción normal, pero que en algunos casos, estas discapacidades físicas o sensitivas pueden suplirse con un vehículo adaptado. En este sentido, la DGT recoge un estudio en donde se compara la siniestralidad entre vehículos conducidos por conductores sin […]